РУ
rus
+7 (496) 522-81-90
+7 (496) 522-84-90
БИОСЕНСОР АН
◄
►
eng
Клинические аспекты
Активность ионов водорода в моче (выражаемая как рН) зависит не только от характера пищи, но и от отдельных метаболических процессов, так как при катаболических процессах в организме образуется выделяемые почками сильные неорганические и органические кислоты. При «тяжелой» пище с животными белками, содержащими серу и фосфор, в основном в основном выделяется кислая моча (рН менее 5); в конечной моче присутствует значительное количество неорганических сульфатов и фосфатов (около 60 ммоль за 24 часа). Если пища в основном молочная или растительная, то моча имеет тенденцию к защелачиванию (рН более 7). Почечные канальцы играют значительную роль в поддержании кислотно-основного равновесия. Они способны абсорбировать углеводороды из первичной мочи и секретировать ионы водорода через превращение дигидроген-фосфата в моногидроген-фосфат или образование ионов аммония. Почки проводят значительную «химическую работу» при секреции ионов водорода они преодолевают концентрационный градиент этого иона между плазмой и мочой, составляющий около 1000 (рН фильтруемой плазмы составляет 7.40, тогда как рН мочи может составлять 4.5 единиц).
В нормальных условиях рН мочи находится в пределах от 5 до 6, но колебания могут составлять от 4,5 до 8 единиц. Если рН мочи постоянно остается ниже 5,5 единиц, такое состояние называется ацидурией; это наблюдается при преобладании в рационе мясной пищи. Одновременно с этим повышается экскреция мочевой кислоты.
Кислая моча будет выделяться при всех состояниях, приводящих к метаболическому или дыхательному ацидозу, так как почки компенсируют сдвиги кислотно-основного состояния. Сопутствующие друг другу ацидоз и кетонурия встречается, как правило, при голодании и относительном дефиците углеводов. Комбинация ацидурии, кетонурии и глюкозурии указывает на декомпенсированный диабет. Это состояние называется диабетическим кетоацидозом. Гипергликемический синдром (включая подагру) часто сопровождается ацидурией. В некоторых случаях это приводит к чрезвычайно нежелательной ситуации, при которой мочевая кислота выпадает в виде кристаллов , что в конечном итоге приводит к формированию почечных камней. С этой точки зрения необходимо способствовать не только увеличению объема выделяемой мочи, но и ее защелачиванию, вводя цитраты в количествах, поддерживающих рН мочи выше 6,2 (предпочтительно в диапазоне от 6,2 до 6,9).
Если рН мочи остается постоянным около 6,8 при изменении состава пищи, это указывает на нарушение почечного механизма регуляции кислотно-основного состояния в результате тубулярного ацидоза. Это подтверждается при регулярном исследовании мочи у одного и того же пациента в течение нескольких дней.
Алкалурия – состояние, при котором рН мочи постоянно выше 6,5. Если молочно-овощная диета или введение щелочных растворов отвергаются как потенциальная причина, то следует предположить, что имеет место инфекция мочевых путей (микроорганизмы способны гидролизовать мочевину). «Аммониевое расщепление» может наблюдаться при контаминации или стоянии мочи – при этом рН достигает 8,5 и более единиц. Как дахательный, так и метаболический ацедоз в первое время приводит к алкалурии, но впоследствии, при истощении калия или развитии гиперальдостеронизма, моча становится кислой.
Клиническая интерпретация рН мочи имеет значение только в том случае, если есть корреляция с другой информацией о здоровье пациента, или в том случае, когда установлен диагноз и по результатам исследования мочи судят о течении заболевания. Иными словами, значение рН мочи не имеет большого клинического значения, но в сочетании с другими симптомами и лабораторными показателями может дать важную информацию.
В таблице № 1 представлено соотношение рН мочи и крови при некоторых патологических состояниях:
Таблица № 1
Реакция мочи Реакция крови Патология (заболевания)
кислая кислая диабет (предкома, кома-кетоны),
лихорадочные состояния, голодание, почечная
недостаточность, туберкулез почек, лейкозы и др.
щелочная щелочная циститы, пиелиты, гематурия, после рвот и
поносов, при рассасывании экссудатов и
транссудатов, при приеме соды и
минеральных вод
щелочная кислая (ацидоз) гиперхлоремический ацидоз, почечный
туберкулярный ацидоз, хронические инфекции
мочевых путей - бактериальное разложение
азотсодержащих веществ мочи до аммиака
кислая щелочная (алкалоз) гипокалемия, лечение алкалоза внутривенной
инфузией больших количеств NaCl
(парадоксальная ацидурия)
Определение рН мочи рекомендуется при обследовании населения при следующих заболеваниях:
- инфекция мочевых путей;
- почечный тубулярный ацидоз;
- дыхательный ацидоз;
- дыхательный алкалоз;
- метаболический ацидоз;
- метаболический алкалоз;
- лекарственный мониторинг;
- синдром Фанкони;
- профилактика почечного калькулеза.
рН мочи учитывается при обосновании диагноза и при наблюдении за состоянием больного.
Принцип метода
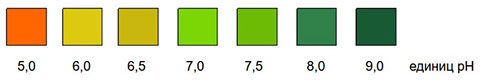
Реакционная зона полоски содержит кислотно-щелочной индикатор бромтимоловый синий, который меняет цвет от оранжевого через желтый и зеленый до синего при изменении рН в диапазоне 5 – 9. У различных производителей цветность зоны немного разная (например, рН - 6.0 может быть как слабо-оранжевой (Плива-Лахема, Биосенсор АН, DFI, ND-Диагностика и др. ), так и с некоторым зеленым оттенком (77 Электроника). На результаты определений данный факт не воияет.
Чувствительность и влияние посторонних факторов
При сравнении с цветом индикаторной шкалы значение рН пробы можно определить с точностью до 0.5 единиц рН. Результаты могут быть смещены как в кислую, так и в щелочную сторону, присутствующими в моче посторонними веществами.
Оценка теста
Цвет реактивной зоны полоски меняется в зависимости от рН исследуемой мочи. Цвет сенсорной зоны сопоставляется с цветовой шкалой сразу же после извлечения полоски из пробы. Как правило, цвет отдельных квадратов шкалы соответствует значениям рН: 5-6-7-8-9. Некоторые производители вводят дополнительные цветовые шкалы значений рН - 6.5 и 7.5. Если цвет реагентной сенсорной зоны оказывается между двумя соседними цветовыми квадратами, то результаты могут быть приведены к целым значениям или к промежуточным значениям с диапазоном 0,5 единиц.
Клинические аспекты
В результате гломерулярной фильтрации плазмы крови происходит практически полное разделение макромолекулярных веществ (белков) от элекролитов и низкомолекулярных полипептидов, попадающих в плазменный фильтрат. Тем не менее, небольшое количество белков плазмы поступает в капсулу Боумена (так называемый принцип относительной селективности) даже в норме. Это незначительное количество альбумина, трансферрина, назкомолекулярные белки и компоненты иммуноглобулинов. Белки с молекулярной массой менее 15 000 дальтон практически беспрепятственно попадают в капсулу Боумена. Основная часть этих белков (95 – 99 %) реабсорбуруется в проксимальных канальцах за счет эндоцитоза и затем в клетках почечного эпителия расщепляется лизосомальными фарментами. Количество белков, которые попадают в конечную мочу, в норме не превышают 100 – 150 мг в сутки. При определенных состояниях количество выделяемых белков может увеличиваться (физиологическая протеинурия) и достигать достаточно высоких значений даже у здоровых людей. Это происходит после продолжительных физических нагрузок (концентрация белка может достигать 5 г/л мочи), после перегревания или переохлаждения организма, при беременности, эмоциональном стрессе или введении сосудосуживающих препаратов. Такая протеинурия является преходящей и быстро исчезает после прекращения действия фактора ее вызывающего. Увеличение проницаемости капилляров клубочков, приводящее к протеинурии, происходит при лихорадке, интоксикации, в том числе некоторыми лекарственными препаратами, при длительных запорах и тяжелых поносах и т.д.
«Положительной протеинурией» обозначают положительные результаты теста на наличие белка в моче. Она может быть обнаружена при отсутствии каких либо клинических признаков поражения почек, системных заболеваний и без патологических элементах в мочевом осадке. Выделение белка почками в этом случае обычно менее одного грамма в сутки. Тест должен быть повторен через несколько дней для того, чтобы установить, имеет ли место длительная (персистирующая) протеинурия, или временная (транзиторная) протеинурия. Важно установить меняется ли количество белка при различных положениях тела. Если белок исчезает после того, как пациент некоторое время находится в вертикальном положении, можно говорить об ортостатической протеинурии. Персистирующая протеинурия в 40 – 70 % случаях является признаком почечной патологии. В то же время выявленная ортостатическая протеинурия только в 10 % случаях сочетается с почечной патологией. Транзиторная ортостатическая протеинурия – одна из наиболее частых причин положительных результатов тестов на наличие белка в моче. Патололическая протеинурия частый, но неспецифический симптом патологии почек. Выявление протеинурии недостаточно для диагностики нефропатии, необходимо проводить дифференциальную диагностику протеинурии. По патогенетическому признаку патологическая протеинурия может быть разделена на следующие группы:
1. Гломерулярная – связана с нарушением принципа относительной селективности в почечных клубочках. Здесь необходимо различать селективную и неселективную форму. Селективная протеинурия характеризуется прохождением в мочу белков среднего размера с молекулярной массой 40 000 – 100 000 дальтон таких, как альбумины, трансферрин. Эта форма типична для липоидного нефроза с минимальной гистологической альтерацией. Такие больные хорошо поддаются лечению стероидными препаратами и иммуносупрессорами. При неселективной протеинурии в моче могут быть обнаружены белки с молекулярной массой более 100 000 дальтон (Ig A, IgG). Эта форма наблюдается при нефротическом синдроме; больные этой формой протеинурии не чувствительны к срероидным препаратам.
2. Тубулярная протеинурия проявляется нарушением реабсорбции белков и их деградации в проксимальных канальцах. Характерным является выведение с мочой белков низкомолекулярной массы (менее 40 000 дальтон) таких как бета-2-микроглобулин, ретиноль-связывающий белок или лизозим. Эта форма встречается при тубулярной нефропатии (отравление тяжелыми металлами такими как ртуть, свинец, кадмий, либо токсическими веществами-этиленгликолем, четыреххлористым углеродом, а также нефротоксическими препаратами- антибиотиками из группы аминогликозидов; при инфекциях - пиелонефрит; при острой почечной недостаточности, сопровождающейся тубулярным некрозом; как осложнение трансплантации почек и т.д.).
3. Смешанная (гломерулярно-тубулярная) протеинурия является признаком нескольких типов почечной недостаточности (обычно манифестная стадия всех нефропатий). При этом практически все белки плазмы крови могут быть обнаружены в моче. Почечная протеинурия, как правило, имеет персистирующий характер, белок повышен в любое время суток.
4. Постренальная протеинурия встречается при кровотечениях в мочевые пути, при локальном выделении иммуноглобулинов, при инфекции мочевыводящих путей, новообразованиях, полипозе мочевого пузыря.
5. Преренальная протеинурия связана с появлением в плазме патологических белков, которые в норме отсутствуют. Такие белки имеют низкую молекулярную массу и проходят через нормальный почечный фильтр в мочу. Появление их в плазме связано или с увеличенным синтезом (легкие цепи иммуноглобулинов при моноклональных гаммапатиях) или распадом тканей или клеток (миодистрофия, гемолиз). Концентрация их в плазме крови настолько велика, что превышает почечный порог, в результате развивается парапротеинурия, миоглобинурия или гемоглобинурия. Эти состояния не свидетельствуют о нарушении функции почек.
Клинические синдромы, сопровождающиеся протеинурией:
1. Нефропатии:
- гломерулонефриты (мембранозный, пролиферативный); острый, подострый, хронический;
- нефротический синдром (потеря белка от 3 до 30 г в день);
- пиелонефриты (потеря белка менее 2 г в день, сочетается с лейкоцитурией и бактериурией);
- опухоль почки;
- тубулярная нефропатия;
- пиелит;
- токсикоз беременных;
- уратная нефропатия;
- диабетические нефропатии (в начальных стадиях болезни имеет место микроальбуминурия, которая не выявляется диагностическими полосками. При манифестной нефропатии с персистирующей протеинурией диагностические тест-полоски могут быть использованы для оценки снижения скорости гломерулярной фильтрации во время лечения сопутствующей гипертонии антигипертензивными препаратами).
2. Сердечная недостаточность с нарушением циркуляции крови:
- инфаркт миокарда;
- сердечная недостаточность с выраженным веностазом;
- тромбоз нижней полой вены или почечной артерии;
- шок (шоковая почка).
3. Метаболические нарушения (гликогенозы, хроническая потеря калия, почечный рахит, синдром Фанкони).
4. Заболевания мочевых путей (воспаление мочевого пузыря или уретры, мочекаменная болезнь, опухоли мочевого пузыря).
5. Прочие синдромы:
- гепаторенальный синдром
- гемолитико-уремический синдром
- коллагенозы
- парапротеинурии, миоглобинурии, гемоглобинурии
Принцип теста
Реакционная зона содержит специальный буфер и рН индикаторы, которые в присутствии белков меняет цвет с желтого через до зелено-голубого.
Чувствительность и специфичность
Определение белка высоко чувствительно к наличию альбумина. Чувствительность реакционной зоны на белок у различных производителей варьируется, реагируя на его присутствие в моче в концентрации от 0,1-0,15 до 0,3 г/л. Чувствительность к глобулинам, мукопротеинам, гемоглобину и белкам Бенс-Джонсона намного ниже. Поэтому тест-полоски на белок способны распознавать в основном нарушение гломерулярной функции почек. Для оценки тубулярных дефектов и экскреции белка Бенс-Джонса тест-полоски на белок не используются. Обнаружение белка (альбумина) с помощью тест-полосок как правило указывает на патологию почек. Однако из-за относительно низкой чувствительности и селективности метод не используется для ранней диагностики нефропатий, в том числе для выявления диабетической нефропатий.
Влияние примесей
Проба на белок в моче не зависит от значения рН в пределах физиологических величин. В пробах, где имеет место значительное защелачивание (рН 8,0 и выше), или в пробах со значительной буферной емкостью могут быть ложноположительные результаты. В таких случаях рекомендуется закислять мочу несколькими каплями 30% раствора уксусной кислоты до рН 5,0-6,0 и повторить тест. Ложноположительные результаты может давать моча пациентов, принимавших хининовые препараты или лекарства на базе производных хинолина. Ложноположительные результаты могут быть вызваны также недостаточной чистотой посуды для сбора мочи, а также со следами дезинфицирующих средств. И наоборот, неионогенные и анионактивные детергенты могут быть причиной заниженных или ложноотрицательных результатов.
Оценка теста
Положительный тест считается в том случае, если меняется цвет реактивной зоны. В зависимости от концентрации альбумина в моче реакционная зона может приобретать оттенок от слабо-зеленого до зелено-синего. Эти оттенки, количественно определяющие содержание белка, сравниваются с цветной шкалой на упаковке. Если цвет реакционной зоны оказывается промежуточным между двумя квадратами шкалы, то результат экстраполируется по наиболее близкой по окраске цветной зоне шкалы или по середине значений.
МИКРОАЛЬБУМИН В МОЧЕ
Клинические аспекты
Альбумин – это разновидность белка, циркулирующего в плазме крови человека. Он выполняет в организме транспортную функцию, отвечая за стабилизацию давления жидкости в кровяном русле. В норме он может попадать в мочу в незначительных количествах. Это обусловлено тем, что размеры молекул альбумина меньше и ближе к диаметру пор почечной мембраны. В норме в разовой порции мочи может содержаться до 0,02 г/л альбумина. В сутки общее количество выведенного с мочой из организма альбумина не должно превышать 0,03 г/л (30 мг/л). Умеренное превышение данного показателя в пределах от 0,03-0,3 г/л (30-300 мг/л) называется микроальбуминурией. Результат анализа на Микроальбуминурию является ранним маркером изменений в почечной ткани и позволяет делать прогнозы по состоянию пациентов с артериальной гипертензией и сахарным диабетом.
Принцип тест-метода
Изменение цвета индикатора под действием белков (белковая ошибка индикатора). Тест характеризуется более высокой чувствительность к альбумину, чем к другим белкам мочи, поэтому отрицательный результат в этом тесте не исключает наличие других белков в моче. Степень окраски хромогена пропорциональна содержанию альбумина в исследуемой моче.
Чувствительность
Минимально достоверно определяемая концентрация альбумина в моче составляет 0,01 г/л (10 мг/л).
Влияние посторонних примесей
На правильность результатов определения альбумина оказывает влияние очень цвет мочи (тёмно-коричневый не прозрачный цвет мочи в прозрачном стакане диаметром 40-50 мм на белом фоне).
На результаты анализа определения альбумина в моче не влияет наличие в моче следующих аналитов:
мочевина до 500 ммоль/л;
уробилиноген до 250 мкмоль/л;
билирубин до 50 мкмоль/л;
гемоглобин до 250 эри/мкл.
Оценка теста
Изменение окраски сенсорного элемента на альбумин свидетельствует о его наличии в моче (качественное определение). Полуколичественное определение провести путем сопоставления окраски сенсорного элемента с соответствующими цветовыми полями шкалы. Цветная шкала на альбумин на этикетке содержит 5-7 цветовых полей, соответствующих концентрациям альбумина в г/л (мг/л): ≤0,01 (10); 0,03 (30); 0,08 (80); 0,15 (150); 0,3 (300); [≤1,0 (1000)] и [5,0 (5000)].
Считывание результатов необходимо проводить через 1 минуту после извлечения тест-полоски из исследуемого образца, сравнить окраску(и) с цветовой шкалой при хорошем освещении. Регистрация результатов анализа по истечении более чем 1 минуты недопустима, такие результаты являются не достоверными.
КРЕАТИНИН В МОЧЕ
Клинические аспекты
Креатинин – конечный продукт креатин-фосфатной реакции. Креатинин образуется в мышцах и затем выделяется в кровь. Креатинин участвует в энергетическом обмене мышечной и других тканей. Из организма креатинин выводится почками с мочой, поэтому креатинин (его количество в крови) — важный показатель деятельности почек.
Анализ мочи на креатинин дает информацию в отношении фильтрационных способностей почек. Нормальная концентрация креатинина в моче взрослого человека составляет примерно 0,6-2,0 г/сут, что примерно соответствует результату 4,4-17,7 ммоль/л.
Принцип тест-метода
Считывание результатов проводить через 1 минуту после извлечения тест-полоски из исследуемого образца, сравнить окраску(и) с цветовой шкалой при хорошем освещении. Регистрация результатов анализа по истечении более чем 1 минуты недопустима, такие результаты являются не достоверными.
Изменение окраски сенсорного элемента на креатинин свидетельствует о его наличии в моче (качественное определение). Полуколичественное определение провести путем сопоставления окраски сенсорного элемента с соответствующими цветовыми полями шкалы. Цветная шкала на креатинин на этикетке содержит 6 цветовых полей, соответствующих концентрациям креатинина в ммоль/л и/или (г/л): ≤0,9; 1,8; 4,4; 8,8; 17,7; 26,5 и ≥26,5; (≤0,1; 0,2; 0,5; 1,0; 2,0; 3,0 и ≥3,0).
Чувствительность
Минимально достоверно определяемая концентрация креатинина в моче составляет 0,9 ммоль/л (0,1 г/л).
Влияние посторонних примесей
На правильность результатов определения креатинина оказывает влияние очень цвет мочи (тёмно-коричневый не прозрачный цвет мочи в прозрачном стакане диаметром 40-50 мм на белом фоне).
На результаты анализа определения креатинина в моче не влияет наличие в моче следующих аналитов:
мочевина до 500 ммоль/л;
уробилиноген до 250 мкмоль/л;
билирубин до 50 мкмоль/л;
гемоглобин до 250 эри/мкл.
Оценка теста
Изменение окраски сенсорного элемента на креатинин свидетельствует о его наличии в моче (качественное определение). Полуколичественное определение провести путем сопоставления окраски сенсорного элемента с соответствующими цветовыми полями шкалы. Цветная шкала на креатинин на этикетке содержит 6 цветовых полей, соответствующих концентрациям креатинина в ммоль/л и/или (г/л): ≤0,9; 1,8; 4,4; 8,8; 17,7; 26,5 и ≥26,5; (≤0,1; 0,2; 0,5; 1,0; 2,0; 3,0 и ≥3,0).
ГЛЮКОЗА В МОЧЕ
Клинические аспекты
Физиологическая концентрация глюкозы в моче очень низкая, у здоровых людей она составляет от 0,06 до 0,083 ммоль/л мочи (1,1 - 1,4 мг/дл). Такая низкая концентрация глюкозы в моче находится ниже порога чувствительности методов, повсеместно используемых в лабораториях (методы Фелинга, Гайнеса, Бенедикта, Ниландера). Это дало основание считать, что глюкоза экскретируется с мочой только при патологических состояниях. До настоящего времени не существует высокочувствительного ферментативного метода, который позволил бы определять глюкозу в моче у здоровых людей и мог быть рекомендован для клинико-диагностических целей. Исключением этого факта является реакционная зона на глюкозу в моче производственной фирмы "Биосенсор АН" (порог чувствительности составляет 0,9-1,0 ммоль/л).
В то же время показано, что содержание глюкозы в моче ниже физиологического уровня или полное ее отсутствие - показатель бактериальной инфекции - бактериурии.
Патологическая глюкозурия - выделение с мочой повышенного количества глюкозы (от 0,3 - 0,5 г/л (300-500 мг/дл) до нескольких грамм глюкозы в литре мочи), сопровождается определенной патологией. Глюкозурия исторически была первым симптомом сахарного диабета, в настоящее время считается самым характерным признаком данного заболевания. Если уровень глюкозы в плазме превышает почечный порог (9-10 ммоль/л), то величина гломерулярной фильтрации превышает величину канальцевой реабсорбции. В результате глюкоза появляется в моче. С этой точки зрения простой и быстрый тест определения глюкозы в моче рассматривается как лучший метод при массовом обследовании населения для выявления латентного сахарного диабета. При интерпретации результатов необходимо учитывать, что с клинической точки зрения одна глюкозурия не может указывать на сахарный диабет, она может быть вызвана и другими причинами.
1. Панкреатическая глюкозурия.
Сахарный диабет, острый и хронический панкреатит, некроз поджелудочной железы.
2. Гормональная глюкозурия.
Гипертиреоз, феохромоцитома, синдром Кушинга, акромегалия, опухоль надпочечника, передозировка кортикостеридов и АКТГ.
3. Почечная глюкозурия.
В комбинации с уровнем глюкозы крови, так называемый «почечный порог», является основным фактором, определяющим концентрацию глюкозы в моче. В норме почечный порог составляет 9-10 ммоль/л. Если почечный порог для глюкозы существенно меньше, то глюкозурия будет наблюдаться даже, если уровень глюкозы в пределах нормы или гипогликемии (ренальный диабет). При беременности глюкозурия обычно почечной природы.
Снижение почечной функции до 30% от нормального значения приводит к симптоматической глюкозурии, которая также наблюдается и при острой почечной недостаточности (вторичный ренальный диабет).
4. Алиментарная глюкозурия
«Алиментарная глюкозурия» временно развивается даже у здоровых людей. Это наблюдается при постановке глюкозо-толерантного теста, после приема пищи, богатой углеводами. Диагноз сахарного диабета может быть поставлен только путем количественного определения концентрации глюкозы в крови, а в некоторых случаях в комбинации с глюкозо-толерантным тестом.
5. Лекарственная глюкозурия
Глюкозурия может развиваться при введении больным морфина, анестетиков, седативных средств, а также препаратов, обладающих гипергликемическим и нефротоксическим эффектами.
Массовые обследования населения с целью выявления лиц, страдающих сахарным диабетом, привели к заключению, что начальные стадии этого заболевания характеризуются отсутствием каких-либо явных симптомов. По разным оценкам, от 30 до 50 % лиц, страдающих диабетом, остаются нераспознанными. У пожилых пациентов в соответствии с их состоянием обычно наблюдаются утомляемость, полиурия, ухудшение самочувствия, которые связаны с их возрастом, но не указывают на метаболические нарушения. Своевременное диагностирование и применение терапии на ранних стадиях заболевания предотвращает или, по крайней мере, задерживает развитие осложнений.
Тщательному обследованию должны подвергаться лица, у которых имеются симптомы, характерные для сахарного диабета:
- ожирение;
- гиперлипопротеинемия;
- полиурия;
- гипертония;
- гепатобилиарная патология;
- хронические инфекции мочевых и дыхательных путей;
- сердечно-сосудистые заболевания;
- хронические дерматозы.
Другие группы риска:
- лица, старше 40 лет;
- лица с отягощенной наследственностью по диабету;
- матери, родившие детей весом более 4500 г и с дефектами развития;
- женщины после абортов или преждевременных родов.
Установлено, что примерно треть пациентов, у которых обнаружена глюкозурия после алиментарной нагрузки, страдает сахарным диабетом. Определение глюкозурии другой этиологии также имеет определенное диагностическое значение. Поэтому измерение уровня глюкозы в моче является одним из важных диагностических тестов во всех странах с развитой системой здравоохранения. Этот тест является обязательным при исследовании мочи в клинико-диагностических лабораториях.
Принцип тест-метода
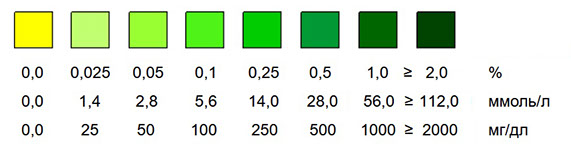
В основе метода определения глюкозы лежит специфическая ферментативная реакция окисления глюкозы глюкозооксидазой (ГО) до D-глюконо-d-лактона и перекиси водорода. Под действием последней в присутствии фермента пероксидазы (ПО) происходит окисление хромогена и образование окрашенного соединения. Массовая доля глюкозы определяется с помощью цветовой шкалы (см. схему).
Чувствительность
Определение высоко чувствительно к наличию глюкозы в моче. Чувствительность реакционной зоны на глюкозу у различных производителей варьируется от 0,6 - 0,9 ммоль/л. Концентрация 1,7 ммоль/л (0,03 % или 30 мг/дл) в первой утренней порции мочи принята за верхний предел физиологической глюкозурии.
Влияние посторонних примесей
Тест является специфичным для глюкозы. Другие сахара не дают положительных результатов. Ферментативное определение глюкозы является надежным и более точным методом по сравнению с методами, основанными на восстанавливающих свойствах сахаров (метод Фелинга, Бенедикта, Ниландера, Гайнеса). Присутствие кетоновых тел и восстановителей (в частности, аскорбиновой кислоты) в небольших концентрациях не влияют на результаты определения .
Заниженные или ложноотрицательные результаты могут наблюдаться в моче после приема витамина С (аскорбиновая кислота), салицилатов, антибиотиков и т.д. Для уточнения полученных результатов необходимо провести повторное определение глюкозы в моче через 2-3 дня после последнего приема витамина С, лекарственных препаратов и др. Завышенные или ложноположительные результаты можно получить в присутствии не отмытых со стеклянной посуды моющих средств (детергентов) и других окисляющих веществ.
Оценка теста
Тест считается положительным при изменении цвета реакционной зоны. В зависимости от концентрации глюкозы в пробе исходная окраска зоны меняется. Полуколичественный ответ может быть получен при сравнении с цветной шкалой на упаковке. Если цвет реакционной зоны оказывается промежуточным между двумя квадратами шкалы, то результат экстраполируется по наиболее близкой по окраске цветной зоне шкалы или по середине значений.
На данный момент времени производителями используются только два красителя на глюкозу в моче (с образованием окраски от желтого в темно-зеленые цвета и от голубого в коричневые).
В некоторых случаях (Биосенсор АН, более дешевая упаковка по 100 тест-полосок в пенале) градации 0,025 и 2000 мг/дл (первый и последний цветовой квадрат) могут отсутствовать.
КРОВЬ В МОЧЕ (гемоглобин/эритроциты)
Клинические аспекты
Кровь в моче может быть обнаружена по наличию эритроцитов (синдром гематурии) или по продуктам распада эритроцитов (синдромы гемоглобинурии, сидеринурии).
Гематурия.
Единичные эритроциты обнаруживаются в моче даже абсолютно здоровых людей. У практически здоровых людей в сутки выделяется до 1 миллиона эритроцитов, что соответствует содержанию в 1 мкл мочи 1 эритроцита.
Микрогема гурия - цвет мочи не изменен, эритроциты обнаруживаются при микроскопии осадка мочи ориентировочным методом (более 5 эритроцитов в поле зрения) и более эффективно – количественными методами (более 1000 эритроцитов в 1 мл мочи или более 1 000 000 эритроцитов в сутки).
Макрогематурия проявляется окраской мочи, цвет мочи в зависимости от количества эритроцитов может быть розовым, красноватым, красным, цветом "мясных помоев". Границей между микро- и макрогематурией считается присутствие в 1 л мочи примерно 0,5 мл крови (около 2500 эритроцитов в 1 мкл мочи).
В соответствии с этиологией гематурию можно разделить на следующие группы:
1. Гематурия, связанная с заболеваниями почек (односторонняя и двухсторонняя) - ренальная гематурия;
2. Гематурия из мочевыводящих путей - постренальная форма;
3. Гематурия при геморрагических диатезах (преренальная форма).
При всех этих патологических процессах может быть как микро- так и макро-гематурия. Почечная гематурия может быть функциональной, временной, органической.
Функциональная гематурия (обычно микро-гематурия) характерна для раннего детского возраста. Причина этой гематурии – несостоятельность почечного фильтра, его увеличенная проницаемость. Почки грудного ребенка реагируют на малейшее раздражение: удар, неосторожная пальпация поясничной и брюшной области. Функциональная гематурия у взрослых наблюдается при переохлаждении и перегревании, при тяжелой физической нагрузке (спортивная, маршевая) и обычно сочетается с альбуминурией. К функциональной относят ортостатическую гематурию и гематурию при гиперлордозе (искривление позвоночника) у подростков, ведущим симптомом которых является преходящая ортостатическая протеинурия и постоянная протеинурия при лордозе.
Временная гематурия наблюдается при токсикоинфекциях (сепсис, грипп, скарлатина, инфекционный мононуклеоз, свинка, краснуха, бронхопневмония, ангина и др.) и, по-видимому, имеет также функциональный характер.
Некоторые лекарственные препараты обладают потенциальным нефротоксическим эффектом (аминогликозидные антибиотики, аналгетики, циклоспорин А, цитостатические препараты, уротропин, сульфаниламиды). Применение этих препаратов может привести к интерстициальному нефриту (неинфекционному). В большинстве случаев изменения в почках обратимы после прекращения приема лекарств. Однако продолжительное их использование может привести к развитию хронического интерстициального нефрита. Показателем поражения проксимальных канальцев в этом случае служит микрогематурия и тубулярная протеинурия (< 1,5 г белка/день).
Почечная гематурия может быть первично связана с острым гломерулонефритом в тех случаях, когда гломерулы повреждены в такой степени, что пропускают клеточные элементы крови. При остром гломерулонефрите гематурия является основным симптомом в первые дни заболевания. Диффузное поражение клубочков (гломерул) сопровождается макрогематурией, очаговая - микрогематурией, протеинурией и гипертонией. В период выздоровления эритроциты исчезают быстрее нормализации остальных симптомов. "Остаточная гематурия" при остром гломерулонефрите является прямым признаком нестихающего гломерулонефрита. Хронический нефрит и нефроз сопровождаются умеренной гематурией. Гематурия может быть вызвана циркуляторными нарушениями, приводящими к вторичной почечной недостаточности (тромбоз почечных вен, веностаз при сердечной недостаточности или травме, почечные камни, опухоль почек или мочевых путей).
Камни в почках и мочевом пузыре по разным оценкам присутствуют у 1-3 % взрослого населения, то есть можно говорить об этиологическом заболевании. Чаще всего встречаются оксалатные камни (55 %), уратные (25 %) и фосфатные (20 %). Часто наличие мочевых камней сочетается с повышенным содержанием мочевой кислоты в моче. При мочекаменной болезни почечная гематурия наблюдается примерно в 20 % случаев и, как правило, сочетается с лейкоцитурией. Микрогематурия - первый симптом мочекаменной болезни, проявляющийся на фоне болей в области поясницы, является основным тестом для ранней диагностики мочекаменной болезни.
Гематурия наблюдается у трети больных пиелонефритом. Пиелонефрит по клиническим признакам диагностируется у 5-8 % женщин и пожилых мужчин. Обычно диагностическое обследование включает определение бактериурии, лейкоцитурии.
Гематурия всегда должна рассматриваться как указание на возможную опухоль почки, мочевого тракта или мочевого пузыря. Опухоль почки может проявляться болезненной гематурией задолго до того как будет поставлен окончательный диагноз злокачественного
новообразования. Поэтому, при обнаружении гематурии неясной этиологии необходимо исключить опухолевый процесс.
Гематурия, не связанная с органическим поражением паренхимы почек, осложняет врожденные и приобретенные коагулопатии (тромбоцитопения или тромбоцитопатия, болезнь Верльгоффа, Рендю-Ослера, гемофилии, дефекты факторов свертывания, тяжелые повреждения печени). Геморрагический диатез, сопровождающийся гематурией, может быть проявлением побочного эффекта антикоагулянтной терапии.
Для дифференциальной диагностики ренальной гематурии от постренальной (из мочевыводящих путей) можно применить 3-х стаканную пробу: преобладание крови в первой и в третьей порциях мочи свидетельствует о поражении мочевого пузыря или уретры.
При односторонней изолированной гематурии можно думать о раке почки, туберкулезе почки, тромбозе почечных вен. При двухсторонней почечной гематурии можно предположить наличие гипокоагуляции, рекомендуется провести исследование на содержание в крови мочевой кислоты, иммуноглобулинов, циркулирующих иммунных комплексов, СЗ и С4 компонентов комплемента, криоглобулинов, НВS-антигена и других маркеров гепатита, антистрептококковых антител.
При сочетании гематурии с лихорадкой и другими системными проявлениями заболеваний необходимо провести бактериологическое исследование мочи и крови, исследование крови на LЕ-клетки и антинуклеолярный фактор.
Болевая гематурия, возникающая после почечной колики, характерна для мочекаменной болезни, инфаркта почки. Болевая гематурия, сопровождающаяся сгустками крови, наблюдается при опухолях мочевой системы. Гематурия в сочетании с остро развившейся гипертонией заставляет думать об остром нефротическом синдроме.
Гемоглобинурия
Возможны два источника гемоглобина в моче - эритроциты, попавшие в мочу и гемолизированные в ней, или гемоглобин плазмы, прошедший через почечный фильтр (при высоком его уровне в плазме крови). Присутствие свободного гемоглобина в моче при гематурии явление обычное, так как моча не является физиологической средой для эритроцитов, и в ней они достаточно быстро разрушаются. Как быстро это произойдет - зависит от нескольких факторов, главными из которых является осмотическая устойчивость эритроцитов и длительность пребывания клеточных элементов в моче. С другой стороны, нет прямой зависимости между скоростью и степенью гемолиза от осмоляльности мочи, ее рН, концентрации хлористого натрия, аскорбиновой кислоты или белка. Чем быстрее развивается диагностическая техника, тем больше методы химической диагностики заменяют микроскопический метод.
Истинная гемоглобинурия обусловлена внутрисосудистым гемолизом. В этом случае гемоглобин появляется в моче после того как насыщаются гаптоглобин-связывающая способность плазмы и тубулярная реабсорбция гемоглобина. В обычных условиях это происходит при концентрации свободного гемоглобина в сыворотке примерно 60 мкмоль/л (1г/л) и выше. Гемоглобинурия наблюдается при токсикоинфекциях, химическом токсикозе, при повреждении эритроцитов фенилгидразином, анилиновыми красителями и/или сульфаниламидами и сочетается с тяжелой гемолитической анемией. Наряду с гемоглобином в моче может присутствовать миоглобин, который примерно также влияет на результаты теста на мочевых полосках как гемоглобин. Миоглобинурия выявляется при уровне миоглобина в сыворотке 9-12 мкмоль/л (150-200 мг/л) и выше. Гемоглобин и миоглобин могут появляться в свободном виде после тяжелых повреждений мышечной ткани (краш-синдром). Появление гемоглобина наблюдается при переливании группонесовместимой крови и как осложнение тяжелых родов. Иногда гемоглобин в моче можно обнаружить после физической нагрузки (так называемая, маршевая гемоглобинурия). Существуют и другие формы пароксизмальной гемоглобинурии, при которых небольшое закисление плазмы во время сна может вызвать гемолиз.
При истинной гемоглобинурии в осадке мочи отсутствуют эритроциты, при гемолизе эритроцитов непосредственно в моче растворенный гемоглобин сочетается с еще сохранившимися клетками.
Обнаружение гематурии или гемоглобинурии может быть важным клиническим симптомом серьезного заболевания и требует дальнейших клинических исследований, направленных на выявление причин.
В таблице № 1 представлены показания для обследования с помощью диагностических тест-полосок для определения эритроцитов и гемоглобина в моче (Урибел, Уриполиан и др.):
Таблица № 1
Массовое обследование Диагностика Мониторинг
беременные гломерулонефрит беременность
спортсмены нефросклероз болезни почек
дети школьного возраста конвульсии мочекаменная болезнь
новорожденные пиелонефрит, цистит трансплантация
госпитализированные урогенитальный туберкулез диабет
больные, относящиеся
к "линии первого контакта" мочекаменная болезнь гипертония
пожилые люд синдром Фанкони системная красная волчанка
эклампсия травмы почек и мочевого тракта
опухоли поликистоз почек
диабет
гипертония
трансфузионные реакции
при переливании крови
повреждения мышц
токсические и гипоксические
повреждения или дегенеративные
изменения в гломерулярных
капиллярах
тубулярная атрофия почек
почечно-каменная болезнь
изменения в гломерулярных
застойная почка при
правожелудочковой
недостаточности сердца
тубулярный некроз
Гемоглобинурию необходимо отдифференцировать от других возможных причин окраски мочи, таких как алкаптонурия, меланинурия, порфирия, введение лекарственных средств типа пиразолона, амидопирина или феназопиридина, слабительных фенолового ряда, либо употребление в пищу продуктов, способных придать красный оттенок моче (свекла).
Алкаптонурия - наследственное заболевание, с мочой выделяется гомогентизиновая кислота, вызывающая потемнение мочи ребенка при стоянии на воздухе, подщелачивании или подогревании. Гомогентизиновая кислота выделяется с мочой при С-гипоавитаминозе. Для обнаружения гомогентизиновой кислоты необходимо к 0,5 мл мочи прилить 3-4 капли 10 % раствора едкого натра. Если через 1-2 мин развивается сине-фиолетовое окрашивание - реакция положительная. При отсутствии в моче гомогентизиновой кислоты моча остается бесцветной.
Меланинурия наблюдается у больных меланомой. При метастазах в печень выделяется большое количество бесцветного меланогена, который в выделенной моче окисляется до меланина. Прибавление к такой моче треххлористого железа, бромной воды, бихромата калия, разбавленной серной кислоты вызывает черно-коричневое окрашивание.
Ни алкаптонурия ни меланинурия не дают положительной окраски
диагностических зон на кровь и гемоглобин тест-полосок «Уригем»
Принцип теста
Тест основан на псевдопероксидазном эффекте гемоглобина, который катализирует окисление хромогена стабилизированной органической гидроперекисью.
Чувствительность и специфичность
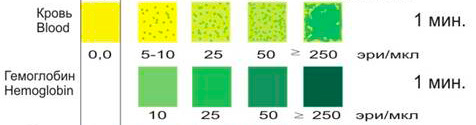
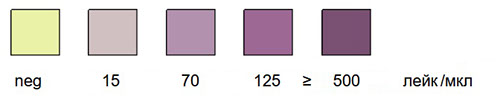
На данный момент времени реакционные зоны любых производителей тест-полосок на свободный гемоглобин обладают очень высокой чувствительностью. Как показали контрольные микроскопические исследования мочи, тест не реагирует на нормальный физиологический уровень гемоглобина и эритроцитов. Слабоположительная реакция появляется в присутствии гемоглобина даже в концентрации, эквивалентной примерно 3-5 эритроцитам в 1 мкл мочи. 5-10 эритроцитов в 1 мкл мочи проявляются крошечными светло-зелеными точками или пятнышками на реакционной зоне. Тест менее чувствительна к интактным эритроцитам. Поэтому всегда при положительных результатах теста необходимо его повторить один или несколько раз и направить пациента на дальнейшее детальное обследование.
Реакционная зона тестов примерно также реагирует на присутствие миоглобина, как и гемоглобина.
Миоглобин - мышечный пигмент, почечный порог миоглобина 9-12 мкмоль/л (150-200 мг/л). Миоглобинурии делят на травматические и нетравматические (таблица № 2). По химическому строению миоглобин близок к гемоглобину, поэтому химические исследования на гемоглобин дают положительную реакцию на миоглобин.
Таблица № 2
Миоглобинурии травматические Миоглобинурии нетравматические
Обширные травмы мышечной ткани Тромбоз сосудов мышц
(синдром давления, краш-синдром)
Удар электрическим током Конвульсии
Миозит
Атрофия мышц
Отравление СО
Параксизмальная миоглобинурия
Эпидемическая миоглобинурия
Инфаркт миокарда
Дифференциальную диагностику проводят с помощью качественной пробы: в 5 мл мочи растворяют 2,8 г кристаллического сульфата аммония, фильтруют через бумажный фильтр. Если в моче присутствует миоглобин, то окраска фильтрата красно-коричневого цвета, если в моче был гемоглобин - окраска соответствует цвету обычной мочи, так как сульфат аммония осаждает 80 % гемоглобина.
Тест значительно менее чувствителен к лейкоцитам, он только указывает на их присутствие в моче слабоположительной реакцией, если более 50-100 лейкоцитов находятся в 1 мкл мочи.
Положительная реакция теста может появляться в присутствии пероксидаз бактерий; в пробах, значительно загрязненных бактериями или грибами, тест может дать ложно-положительный результат.
Влияние побочных Факторов
На чувствительность теста влияет удельный вес мочи и присутствие различных ингибиторов физиологического и лекарственного происхождения (главным образом аскорбиновая и гентизиновая кислоты). В пробе мочи с низким удельным весом и с низкой концентрацией ингибиторов чувствительность теста может быть увеличена на один квадрат цветовой шкалы. В пробах с высоким удельным весом в присутствии большого количества ингибиторов, наоборот, чувствительность может быть снижена на один квадрат цветовой шкалы. На результаты определения крови и гемоглобина в моче не влияют ни значение рН, ни присутствие нитритов.
Оценка теста
Положительный результат теста выражается в изменении цвета реакционной зоны тест-полоски. В присутствии свободного гемоглобина (гемоглобинурия или гемолиз присутствовавших первично эритроцитов) вся сенсорная зона окрашивается в более или менее гомогенный зеленый цвет. Неизмененные (целые) эритроциты (микрогематурия) проявляются интенсивно окрашенными зелеными точками или пятнышками на неокрашенной реагентной зоне или равномерной зеленой окраской всей зоны (макрогематурия). Окраска оценивается полуколичественно сравнением с цветовой шкалой. Если цвет реагентной зоны оказывается промежуточным между двумя квадратами шкалы, то результат определяется по наиболее близкой цветовой зоне шкалы или средним значением.
Верхняя цветовая шкала - для определения свободного гемоглобина (1-ая шкала), вторая (с точками и пятнами) для определения целых эритроцитов (2-я шкала).
Клинические аспекты
Определение кетоновых тел в моче позволяет диагностировать метаболическую декомпенсацию у больных диабетом. Кома и прекоматозные состояния почти всегда сопровождаются кетоацидозом и кетонурией. В то же время гиперосмолярная кома является исключением, она не сопровождается образованием кетоновых тел. Гипергликемия при относительном или абсолютном дефиците инсулина – наиболее серьезное проявление диабета. Снижение утилизации глюкозы как источника энергии закономерно приводит к усиленному липолизу и гидролизу триглицеридов в жировой ткани. Свободные жирные кислоты распадаются путем бета-окисления до ацетилкоэнзима А, который затем окисляется в цикле Кребса. При диабете усиление липидного метаболизма приводит к накоплению ацетилкоэнзима А, который в ходе последовательных реакций превращается в ацетоуксусную кислоту. Основное ее количество восстанавливается в печени до бета-гидроксибутирата, а небольшое декарбоксилируется с образованием ацетона. Когда кетогенез увеличивается до такой степени, что кетолизис в тканях становится неспособным обеспечивать распад образующихся кетоновых тел, они начинают накапливаться в крови и фильтроваться в мочу (кетонурия). К кетоновым телам относятся ацетоацетат, бета-оксибутират и ацетон. Пропорции в крови между ними индивидуальны и зависят от выраженности кетогенеза. При незначительном кетозе основным компонентом является ацетоуксусная кислота, ее превращение в бета-гидроксибутират является результатом деинтоксикации, когда организм заменяет относительно сильную ацетоуксусную кислоту (рК=3,8) на более слабую бета-гидрооксимасляную (рК=4,4). Ацетон в значительном количестве может быть удален из крови дыхательной системой, потому его уровень среди этих трех компонентов является наименьшим. Отдельные кетоновые тела удаляются с мочой в различных количествах, в среднем их соотношение по данным литературы следующее:
ацетон 3 - 4 %
ацетоуксусная кислота 30 - 45 %
бета-гидроксимасляная кислота 60 -70 % Лабораторные тесты, выявляющие кетонурию, основаны на реакциях с ацетоацетатом и ацетоном; они не реагируют с бета-гидроксибутиратом. Так как уровень ацетона в моче по сравнению с уровнем ацетоацетата является неначительным, то можно говорить, что обычные лабораторные тесты определяют практически только ацетоуксусную кислоту. Кетоз может быть вызван не только диабетом, но и другими состояниями, при которых нарушена утилизация углеводов. Хорошо известно, что при голодании кетоз связан с распадом липидов, которые расщепляются после того как истощаются запасы гликогена в печени. Кетоз также наблюдается при так называемой кетонемической рвоте новорожденных, при тяжелой лихорадке, при беременности, как результат алкогольной интоксикации, в постоперационном периоде, при гипо- и гипервентиляции, а также может быть сопутствующим симптомом болезни Гирке (гликогеноз), при которой гликогенолиз подавлен из-за ферментативной недостаточности. Транзиторная кетонурия может наблюдаться после приема большого количества жиров, если они не сбалансированы с метаболизмом углеводов.
Исследование мочи на кетоновые тела проводится тогда, когда тест на глюкозу положительный. Разработка реагентных тест-полосок, особенно полифункциональных, представила новую возможность каждодневного использования кетон-идентифицирующих тестов, что важно с точки зрения массового обследования населения (общий анализ), диагностики (диабетический кетоацидоз, сахаридазная недостаточность, дифференциальный диагноз комы) и непрерывного лечения (сахарный диабет, лекарственное лечение кетоацидоза, кетоз при похудании).
Принцип теста
Тест основан на механизме, известном как реакция Легаля. Реактивная зона содержит щелочной буфер и нитропруссид натрия, который вступает в реакцию с ацетоацетатом или ацетоном следствием чего является образование продукта, окрашенного в фиолетовый цвет. Интенсивность окраски пропорциональна количеству кетоновых тел в исследуемой пробе (см. схему).
Nа2Fе(СN)3NО + СН3СО-R + Na0H ---- Nа3Fе(СN)5N(ОН) = СН-СО-Р + Н20
нитропруссид кетон окрашенный комплекс
натрия
Чувствительность и специфичность
ВНИМАНИЕ! Для проверки реакционной зоны нельзя использовать импортные контроли (типа БиоРад и др.). ОНИ НЕ РАБОТАЮТ на нашей системе. Обращайтесь к нам или в компанию "Медлакор".
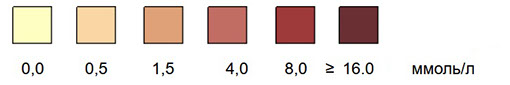
Тест очень чувствителен к ацетоуксусной кислоте. Чувствительность реакционной зоны на кетоновые тела у различных производителей варьируется реагирует на ее присутствие в моче в концентрации от 0,5 до 1,0 ммоль/л.
Тест значительно менее чувствителен к ацетону и не чувствителен к бета-гидроксибутирату.
Влияние посторонних факторов
Ни одно из веществ, присутствующих в моче здорового человека, а также широко применяемые препараты и их метаболиты не оказывают влияния на результаты теста. Фенилкетоны дают оранжево-красную окраску, которую легко отличить от фиолетовой окраски, появляющейся в присутствии ацетоуксусной кислоты и ацетона. Если в мочу попадают слабительные препараты или диагностические реагенты, основанные на фенолфталеине, либо сульфофталеине (пурген, бромсульфофталеин, фенолсульфофталеин), то в щелочной среде реагентной зоны они могут вызывать красное или оранжевое окрашивание.
Оценка теста
Положительным результат считается в том случае, если цвет реактивной зоны меняется. Интенсивность окраски пропорциональна концентрации кетоновых тел в исследуемом образце мочи. Результат оценивается количественно, путем сравнения с цветной шкалой. У различных производителей калибровка цветовой шкалы немного разная. Если цвет реагентной зоны оказывается промежуточным между двумя соседними цветовыми шкалами, то результат определяется по наиболее близкой цветной шкале или среднему значению.
Клинические аспекты
У здоровых людей мочевая система стерильна. Наличие бактерий в моче (бактериурия) свидетельствует о патологическом процессе. Дифференциация между истинной бактериурией и бактериальным загрязнением in vitro вызывает значительные трудности. В последнее время предложены способы дифференцировки, основанные на количественном определении бактерий.
Если инфекционный процесс затрагивает почки или мочевыводящие пути, то концентрация микроорганизмов обычно выше 105 миллионов в 1 мл мочи. Если моча была инфицирована при контакте с наружным отделом мочеиспускательного канала или наружными половыми органами, то число микроорганизмов редко превышает 104 млн. в 1 мл. Если моча получена из мочевого пузыря с помощью катетера, то проба у здорового человека должна быть стерильна или количество бактерий должно быть менее 105 млн. в 1 мл мочи. Значительная бактериурия свидетельствует о цистите или пиелонефрите, которые могут вызываться микроорганизмами, занесенными гематогенным путем или в результате восходящей инфекции.
Хронический пиелонефрит - частое заболевание, встречается у 5-8 % обращающихся к урологу пациентов. Течение его обычно бессимптомное, без субъективных клинических проявлений (20-30% случаев). Хронический пиелонефрит обычно обнаруживается случайно или диагностируется на поздних стадиях, когда имеются выраженные нарушения почечной функции. Заболевание проявляется неспецифическими симптомами, такими как быстрая утомляемость, постоянные головные боли, снижение аппетита, похудание, тошнота, персистирующая субфебрильная температура, отеки. Реже отмечается болезненное мочеиспускание, преобладание ночного диуреза над дневным, анурез (ночное недержание мочи), протеинурия и т.д. Появление этих признаков требует дополнительного обследования для выявления инфекции мочевыводящих путей и почек. Пиелонефрит встречается у всех групп населения, чаще у молодых женщин и детей, больных диабетом и мужчин старше 45 лет. Следует иметь в виду, что у беременных бактериурия выявляется в 5 раз чаще, чем у небеременных женщин. При этом примерно в 40% случаев развивается пиелонефрит. Недиагностированный пиелонефрит во время беременности является причиной материнской (0,6 - 3 %) и детской (6 - 17%) смертности и основной причиной преждевременных родов. Пиелонефрит – достаточно частая патология у небеременных женщин, которые болеют им примерно в 2 раза чаще, чем мужчины, является довольно частой причиной развития гипертонии у женщин после 35 лет. У мужчин пиелонефрит в 80% случаев сопутствует заболеваниям простаты. Пиелонефрит составляет от 2 до 5 % всей педиатрической патологии; почти 50% таких случаев встречается у детей раннего возраста. В 70-80% заболевание вызывается Escherihia coli, инфицирование происходит чаще во время беременности. Появление бактерий в моче у больных диабетом объясняется высокой концентрацией глюкозы, которая является хорошей питательной средой для микроорганизмов. В группу риска развития пиелонефрита входят больные уретритом, циститом, подагрой, гипертензией, а также пациенты, подвергавшиеся инструментальному обследованию мочевыводящих путей или хирургическому вмешательству. Бессимптомная бактериурия может сопровождать латентную почечную патологию, которая рано или поздно развивается в хронический, либо в активный пиелонефрит. По этой причине очень важно уметь выявлять инфекционный процесс мочевого тракта достаточно быстро, на стадиях, когда можно предотвратить возможные осложнения вовремя назначенным лечением. Регулярное массовое обследование школьников, женщин и групп риска дает возможность своевременно начать лечение и делает прогноз более благоприятным.
Показания для обследования с помощью реагентных полосок
1. Как составная часть проводимой диспансеризации детей, начиная с 4 лет; одновременно рекомендуется проводить исследование на протеинурию. В случае положительного результата необходимо исследовать осадок мочи (протеинурия свыше 0,3 г/л также является показанием для микроскопического исследования осадка мочи).
2. Преждевременные роды (от 4 до 8 % положительные результаты теста на бактериурию).
3. Пациенты старше 70 лет (20 % положительных результатов).
4. Мужчины, страдающие аденомой простаты (до 20 % положительные результаты).
5. Больные диабетом ( 26 % положительных результатов у женщин и 6% - у мужчин).
6. Больные подагрой (65 % положительных результатов) или же при наличии в моче кристаллов мочевой кислоты, а также пациенты с гиперкальциемией.
7. Больные гипертонией
8. Больные, которым производилось инструментальное обследование мочевыводящих путей, гинекологические, хирургические вмешательства на мочевой системе; женщины после аборта или выкидыша.
9. Больные циститом и уретритом.
Принцип теста
Тест основан на определении нитритов, которые в норме образуются из присутствующих в моче нитратов. Эти нитраты являются продуктами жизнедеятельности таких микроорганизмов, как Escherihia coli, Prоteus, Klebsiella, Citrobacter, Salmonella и, вероятно, энтерококков, стафилококков и Pseudomonas. Реагентная зона полоски содержит модифицированный и стабилизированный реактив Гисса, который в присутствии нитритов придает розовый цвет азокрасителю.
Чувствительность и специфичность
Чувствительность реакционной зоны на нитриты у всех производителей, в принципе, одинаковая. В присутствие 2,0 мг N02 в литре мочи возникает слабо-розовое [Плива-Лахема] (у некоторых других производителей слабо-сиреневое [Маромед, 77 Электроника, Байер, Рош, Биосенсор АН]) окрашивание реакционной зоны. Концентрация нитритов в моче зависит не только от количества микроорганизмов, но и от их вида, времени их жизнедеятельности и особенно от начального уровня нитратов. Поэтому тест может реально диагностировать только 50-70% всех случаев бактериурии.
Постороннее влияние
Высокая концентрация аскорбиновой кислоты в моче подавляет реакцию, выявляющую нитриты, поэтому окраска индикаторной зоны получается менее интенсивной при выраженной бактериурии. Это может быть причиной ложноотрицательных результатов. Исследование на нитриты рекомендуется проводить не ранее, чем через 10 час после последнего приема витамина С. Увеличение диуреза с частым мочеиспусканием может дать ложную картину отсутствия нитритов, так как моча не успевает концентрироваться. Значительное разведение мочи можно предупредить ограничением приема жидкости, что рекомендуется делать перед проведением теста. Так как нитраты, необходимые для теста, попадают в мочу только из пищевых продуктов, особенно овощей, отрицательные результаты могут быть у пациентов, употребляющих мало растительной пищи.
Для проведения теста может быть использована только свежая моча. Временной интервал, между мочеиспусканием и проведением исследования ни в коем случае не должен превышать 4-х часов. При более продолжительном хранении мочи возможны как ложноположительные (связанные с вторичным бактериальным загрязнением), так и ложноотрицательные (связанные с постепенной редукцией нитритов) результаты. Ложноположительные результаты могут быть получены при лечении препаратами, содержащими феназопиридин.
При исследовании мочи на нитриты (продукты жизнедеятельности бактерий) необходимо соблюдать следующие правила:
1. Исследовать первую утреннюю порцию мочи, так как для того, чтобы бактерии восстановили NО3 в N02 необходимо продолжительное время нахождения мочи в мочевом пузыре.
2. Пациент должен съесть накануне достаточное количество овощей (шпинат, капуста, морковь)
3. Отменить антибактериальную терапию или прервать ее по крайней мере за 3 дня до проведения теста.
Оценка теста
Положительная реакция проявляется изменением цвета реагентной зоны. Розовый (сиреневый) или пурпурный оттенок указывает на патологическую бактериурию, т.е. на присутствие 105 или более млн. микроорганизмов в 1 мл исследуемой мочи. Отрицательный результат не исключает инфекцию мочевого пузыря, так как инфицирование может быть вызвано микроорганизмами, которые не восстанавливают нитраты, или содержание нитратов в моче незначительно.
Клинические аспекты
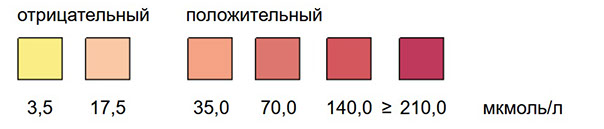
Билирубин образуется при распаде гемоглобина в клетках ретикулоэндотелиальной системы (РЭС), особенно активно в селезенке и в купфферовских клетках печени. У взрослого человека образуется 250-350 мг билирубина в сутки. Билирубин слаборастворим в воде, в плазме билирубин первично появляется в неконъюгированной форме, связанный с альбумином (непрямой, свободный билирубин). Неконъюгированный билирубин не может проникнуть через почечный барьер. В печени происходит переход билирубина от альбумина на синусоидальную поверхность гепатоцитов. В клетках печени непрямой билирубин подвергается энзиматической конъюгации с глюкуроновой кислотой и превращается в билирубинмоно- и билирубиндиглюкоронид (конъюгированный, прямой, связанный билирубин). Конъюгированный билирубин водорастворим, он поступает с желчью в желчный пузырь или непосредственно в кишечник. Здесь билирубин теряет глюкуроновую кислоту и восстанавливается до группы бесцветных тетрапольных соединений, называемых уробилиногенами. Часть уробилиногенов всасывается в тонкой кишке и по системе воротной вены вновь попадает в печень, где окисляется до дипирролов. В толстой кишке билирубин желчи под влиянием нормальной кишечной флоры превращается в стеркобилиноген. В нижнем участке толстой кишки основное количество бесцветного стеркобилиногена окисляется в коричневый стеркобилин, который выделяется с калом. Незначительная часть стеркобилиногена всасывается в кровь и через геморроидальные вены и нижнюю полую вену попадает в почки и затем в мочу. Нормальная моча содержит минимальное количество конъюгированного билирубина (7 - 20 мкг/л), не выявляемое качественными методами. Нормальный метаболизм билирубина показан на рисунке № 1.
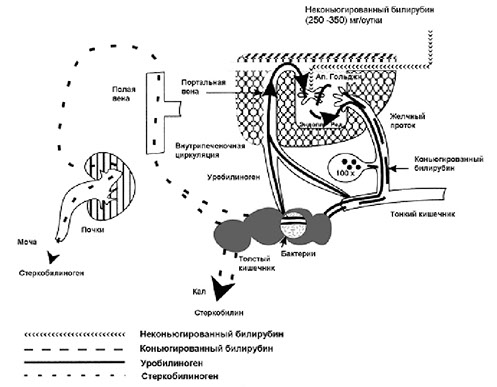
Рисунок № 1. Схема метаболизма билирубина.
Желтуха (иктеричность) развивается, если уровень билирубина в плазме крови превышает пороговое значение (примерно 34 мкмоль/л или 20 мг/л), и билирубин начинает связываться эластическими волокнами кожи и конъюктивы. В зависимости от механизма образования различают следующие виды желтух:
1. Обусловленная обструкцией желчных путей (подпеченочная);
2. Обусловленная поражением паренхимы печени (печеночноклеточная);
3. Гемолитическая (надпеченочная).
Механическая (подпеченочная) желтуха обусловлена либо вне-/внутрипеченочной обструкцией желчных путей с нарушением оттока желчи, либо полным перекрытием общего желчного протока (камень, воспаление, опухоль и т.д.). В этом случае из-за скопления желчи в печени печеночные капилляры растягиваются, гепатоциты сдавливаются и пропускают конъюгированный билирубин в кровеносные капилляры. Уровень конъюгированного билирубина в плазме крови повышается и при превышении почечного порога (примерно 30 мкмоль/л или 20 мг/л) в моче появляется билирубин. Билирубинурия при обструкционных желтухах явление постоянное. Уменьшение или исчезновение билирубина в моче указывает на полное или частичное восстановление проходимости желчных путей.
При гепатоцеллюлярной (паренхиматозной) желтухе, когда повреждена паренхима печени, одновременно повышается уровень конъюгированного и неконъюгированного билирубина. Первопричиной в этой ситуации может быть нарушение клиренса неконъюгированного билирубина из крови, нарушение выделения конъюгированного билирубина из печеночных клеток в желчные капилляры, проникновение конъюгированного билирубина из печеночных капилляров, переполненных желчью в кровеносные капилляры через разрушенные печеночные клетки. Гепатоцеллюлярной является желтуха при остром вирусном гепатите в токсической фазе, бронхопневмонии, гриппе, токсикозах и других инфекционных заболеваниях. Уровень как конъюгированного, так и общего билирубина первично повышается при синдроме Дубина-Джонсона и при синдроме Ротора. Повышенная концентрация конъюгированного билирубина в сыворотке крови сопровождается увеличенной экскрецией билирубина в мочу. При этой патологии интенсивность билирубинурии усиливается параллельно с тяжестью заболевания, достигает максимальных значений в разгар болезни, после чего начинает уменьшаться. В начале заболевания билирубин в моче практически не определяется, и этот тест не является ранним диагностическим признаком.
Гемолитическая желтуха характеризуется чрезмерным образованием неконъюгированного билирубина, либо его задержкой в организме при нормальном выведении. В плазме крови повышается уровень общего за счет неконъюгированного билирубина. В моче же билирубин отсутствует, так как неконъюгированный билирубин не проходит через неповрежденный почечный фильтр. Такое состояние может наблюдаться в момент гемолитического криза при малярии, при В-12 мегалобластической анемии, внутрисосудистом гемолизе, действии токсинов (отравление грибами, змеиными ядами и т.д.), либо при трансфузии несовместимой крови. Повышенный уровень неконъюгированного билирубина в сыворотке крови наблюдается при нарушении его метаболизма, в частности, при наследственном нарушении поглощения и транспорта желчных пигментов (синдром Жильбера). У людей с этим синдромом в большинстве случаев постоянно желтушные кожные покровы и слизистые. Причиной этого является неспособность печени захватывать, конъюгировать и выделять билирубин в желчные капилляры. Другой формой наследственной врожденной гипербилирубинемии является болезнь Криглера-Найяра, при которой значительно увеличен уровень неконъюгированного билирубина и может развиваться поражение нервной системы (билирубиновая энцефалопатия). В то же время физиологическая желтуха новорожденных связана с транзиторной недостаточностью механизмов конъюгации на стадии, когда эта функция печени еще недостаточно развита. При этом из-за неразвитости функции почек неконъюгированный билирубин может выделяться с мочой в нерастворенном состоянии в виде мелких желто-коричневых зернышек. У новорожденного моча не окрашена, пеленки бесцветные, реакция на билирубин отрицательная, а на пеленках мелкий желто-коричневый "песочек" (билирубин Клубера).
В норме билирубин в моче практически отсутствует (нижний предел чувствительности используемых методов позволяет определить конъюгированный билирубин в моче при его концентрации свыше 0,3 мг/л). Непрямой (неконъюгированный) билирубин может попасть в мочу только, если его повышение в сыворотке крови сочетается с нарушением проницаемости гломерулярной мембраны. Прямой конъюгированный билирубин в плазме крови в норме отсутствует. При патологии элиминация прямого (конъюгированного) билирубина с мочой значительно варьирует. При остром вирусном гепатите увеличение концентрации прямого билирубина в моче может быть в дожелтушный период, что существенно при массовом обследовании (диспансеризации) на гепатит. При выздоровлении билирубин исчезает из мочи. Патологическая билирубинурия может иметь место при следующих заболеваниях: инфекционный гепатит, цирроз печени, заболевания желчного пузыря и желчных протоков, метастатическая карцинома печени или гематома, токсическое повреждение печени. С диагностической точки зрения билирубинурия может проявляться следующим образом:
1. Положительная реакция при определении билирубина в моче имеет место в тех случаях, когда уровень конъюгированного билирубина в сыворотке крови превышает 30-34 мкмоль/л, что указывает на нарушение оттока желчи в двенадцатиперстную кишку (вне- или внутрипеченочная желтуха).
2. Одновременное повышение уровня билирубина и уробилиногена в моче является признаком паренхиматозной желтухи на 7 - 12 день заболевания и в период выздоровления.
Эти диагностические признаки схематически суммированы в таблице № 1:
Таблица № 1
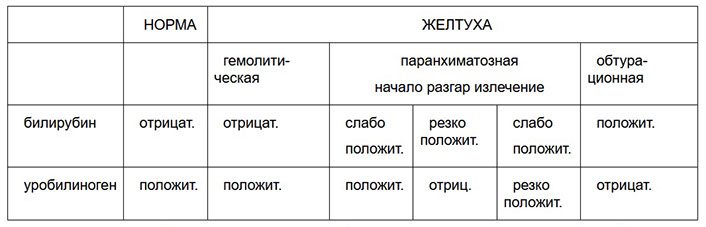
Билирубинурия - явление постоянное при обтурационных желтухах. При паренхиматозных желтухах билирубинурия свидетельствует о разгаре заболевания, тяжести процесса, поражении гепатоцитов. В начале болезни и в период выздоровления концентрация билирубина обычно умеренная. При гемолитических желтухах билирубин в моче не обнаруживается. Схема нарушений метаболизма билирубина и уробилиногена представлена на рисунке № 2.
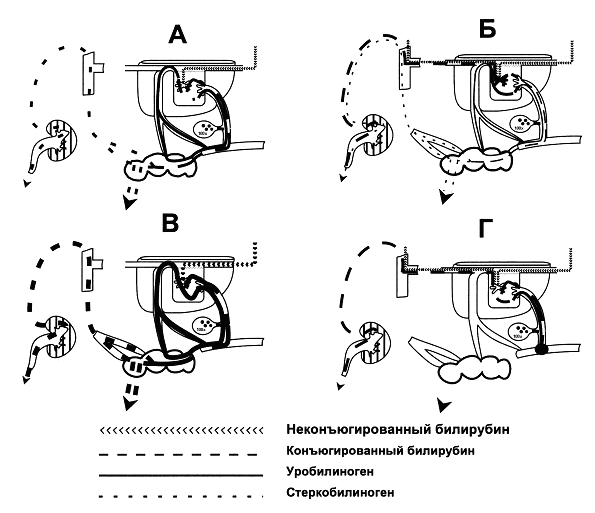
Рис. № 6. А - норма, Б - паранхиматозная желтуха, В – гемолитическая желтуха, Г - обструкционная желтуха
Определение билирубина (и одновременно уробилиногена) в моче, следовательно, важный диагностический критерий. Диагностические полоски на билирубин наиболее разумно использовать в следующих случаях:
1. Как часть общего анализа мочи;
2. Раннее выявление обтурационной желтухи;
3. Для дифференциальной диагностики желтух;
4. Для контроля при лечении обтурационного и вирусного гепатита;
5. При обследовании рабочих, контактирующих с гепатотоксическими
препаратами;
6. В качестве скрининг-теста у пациентов, принимающих потенциально гепатотоксические препараты.
Принцип теста
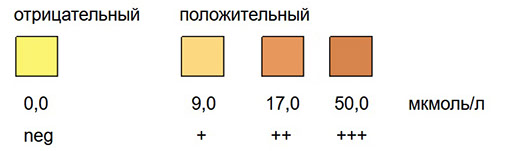
Реакционная зона содержит р-нитрофенилдиазониевый-р-толуолсульфонат, натриевый бикарбонат и сульфосалициловую кислоту. Тест на билирубин в моче является одним из самых специфичных и чувствительных. При контакте с конъюгированным билирубином через 30 секунд появляется сиреневато-бежевая (сиреневато-розовая) окраска, интенсивность которой зависит от количества определяемого билирубина.
Специфичность и чувствительность
Тест является специфичным для конъюгированного билирубина. Сиреневато-бежевая (сиреневато-розовая ) окраска реакционной зоны тест-полоски появляется уже при концентрации билирубина 2,5 - 3 мг/л или 4-5 мкмоль/л (Плива-Лахема [Иктофан и др], Биосенсор АН [Урибилир, Уриполиан-2 и др.]). У некоторых производителей (YD-Диагностика, FDI и др.) чувствительность зоны составляет 8-9 мкмоль/л.
Влияние посторонних факторов
Аскорбиновая кислота в очень высоких концентрациях (примерно 500 мг/л) вызывает слабое розовое окрашивание, которое можно принять за положительный тест. В присутствии уробилиногена в концентрации свыше 60 мг/л, т.е. 102 ммоль/л цвет реагирующей на билирубин реактивной зоны принимает слабо-оранжевый оттенок. В этом случае рекомендуется считывать тест не раньше, чем через 2 минуты после смачивания реакионной зоны.
Оценка теста
Положительным результат теста считается в том случае, если меняется цвет реакционной зоны. В присутствии связанного билирубина исходный светло-кремовый цвет переходит в сиреневато-бежевый (сиреневато-желтый в зависимости от производителя). Интенсивность появляющейся окраски сравнивается с цветной шкалой на упаковке. Если цвет попадает между цветами соседних этикеток, то результат должен оцениваться следующим образом.
Клинические аспекты
Уробилиногеновые тела являются производными билирубина. Известно несколько уробилиногеновых тел (уробилиноген, стеркобилиноген) и уробилиновых тел (уробилин, стеркобилин). Уробилиногены - бесцветные вещества, уробилины крашены, имеют желтовато-коричневый цвет. Аналитически различить уробилиноген и стеркобилиноген весьма трудно, поэтому термин "уробилиноген" объединяет оба эти вещества.
Превращение билирубина в уробилиноген частично имеет место уже в желчном пузыре, но в основном это происходит в толстой кишке за счет восстанавливающего действия нормальной кишечной флоры. Количество уробилиногена, образующегося в организме, пропорционально концентрации билирубина, экскретируемого в кишечник с желчью. Некоторое количество уробилиногена реабсорбируется в тонкой кишке и через систему портальной вены попадает в печень, где часть его окисляется до дипирролов, а часть вновь экскретируется в желчь (внепеченочная циркуляция уробилиногена). Основная масса билирубина желчи достигает толстой кишки, где в результате жизнедеятельности нормальной бактериальной флоры восстанавливается в стеркобилиноген. Часть стеркобилиногена всасывается и через геморроидальные вены и нижнюю полую вену поступает в почки и фильтруется в мочу. Основная часть стеркобилиногена превращается в стеркобилин и выделяется с калом.
Уробилиногеновые тела являются нормальными продуктами катаболизма, которые в физиологических условиях образуются с определенной скоростью и постоянно экскретируются с калом и в небольших количествах с мочой. При различных заболеваниях образование их может увеличиваться, что приводит к повышению экскреции; либо их образование может уменьшаться и тогда уробилиноген исчезнет из мочи.
Концентрация 17 мкмоль/л (т.е. 1 мг на 100 мл) принимается за верхний предел физиологической концентрации уробилиногена в моче. Выделение уробилиногеновых тел в количествах выше нормы называется уробилиногенурией, она характерна для гемолитических состояний, поражений паренхимы печени и кишечной патологии.
Гемолитические состояния, при которых выделяется с мочой главным образом стеркобилиноген:
1) гемолитическая анемия;
2) пернициозная анемия;
3) пароксизмальная ночная гемоглобинурия;
4) эритремия;
5) внутрисосудистый гемолиз (гемотрансфузионная реакция, инфекция, укус ядовитых змей;
6) рассасывание массивных гематом.
Нарушение функции паренхимы печени, сопровождающиеся экскрецией с мочой главным образом уробилиногена:
1) вирусный гепатит;
2) хронический гепатит;
3) токсическое поражение печени;
4) рак печени и метастазы.
При кишечных заболеваниях происходит усиленная реабсорбция стеркобилиногена слизистой толстой кишки, в результате повышается его содержание в моче. Этот тип стеркобилиногенурии чаще наблюдается у детей:
1) колиты;
2) запор;
3) заворот и непроходимость кишок.
Уровень уробилиногена в моче увеличивается также при "шунтировании печени", циррозе печени с портальной гипертензией, тромбозе портальной вены и т.д. Если у больного отсутствует гемолиз и заболевания кишечника, уробилиногенурия является признаком повреждения паренхимы печени, она считается одной из чувствительных проб функционального исследования печени. При поражении паренхимы печени уробилиногенурия диагностируется уже в преджелтушной стадии, достигает максимальных значений в первые дни после наступления желтухи. В разгар болезни содержание уробилиногена в моче постепенно убывает (период внутрипеченочного застоя - острая желтая атрофия печени), поступление желчи (билирубина) в двенадцатиперстную кишку в этот момент прекращается и билирубинурия достигает максимальных значений. Затем по мере выздоровления уробилиноген вновь появляется в моче, наблюдается его второй пик, постепенно содержание уробилиногена в моче снижается до нормы. Длительная уробилиногенурия в период выздоровления указывает на развитие хронического гепатита, цирроза или обострения заболевания.
При опухоли печени, абсцессе, эхинококкозе уробилиногенурия наблюдается только в период генерализации, когда патологический процесс захватывает большую часть органа, нарушая функцию печени.
Уробилиноген в моче может снижаться или полностью исчезать после продолжительной окклюзии желчного протока опухолью, камнем или в случае полного прекращения образования желчи (тяжелый вирусный гепатит, тяжелое токсическое поражение печени и т.д.). При обтурационной желтухе кал бесцветный, стеркобилин в кале и его следы в моче появляются только в период восстановления прохождения желчи по желчным путям.
Уробилиноген не определяется в моче в случае отсутствия флоры в толстой кишке (физиологическое состояние новорожденных, дисбактериоз при лечении антибиотиками, либо при тяжелой профузной диарее).
При гемолитических анемиях уробилиногенурия важный и резко выраженный симптом. Желчь в этот период носит название плейохромной за счет высокой концентрации билирубина. Большое количество стеркобилиногена образуется в толстой кишке.
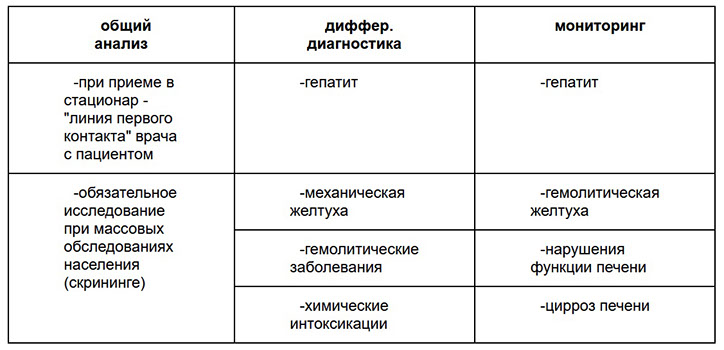
Возможности использования реагентных полосок для определения уробилиногена в моче приведены в таблице № 1:
Таблица № 1
Принцип теста
Определение уровня уробилиногена основано на принципе реакции азосочетания стабилизированной диазониевой соли с уробилиногеном в кислой среде. Реактивная зона меняет цвет в присутствии уробилиногена на розовый или красный.
Чувствительность и специфичность
Тест специфичен для всех уробилиногеновых тел. Чувствительность реактивной зоны подобрана для физиологических значений уробилиногена в моче, полоски реагируют слабой розовой окраской на присутствие уробилиногена в такой низкой концентрации, как 3-4 мг/л (5,1-6,8 мкмоль/л).
Влияние побочных факторов
Реагентная зона для уробилиногена приобретает желтую окраску в присутствии билирубина; спустя 1 минуту цвет меняется на зеленый, а затем на голубой. Это практически не влияет на определение уробилиногена, так как результаты для уробилиногена считываются в течение 1 минуты с момента помещения реагентной полоски в пробу мочи. Но феномен атипичной окраски сенсорной зоны тест-полоски можно использовать для оценки повышенного содержания билирубина в моче. К побочным факторам, влияющим на результаты определения уробилиногена, относятся соединения, имеющие красную окраску или приобретающие красный цвет при контакте с сильнокислой средой реагентной зоны (например, феназопиридин). Пробы мочи, предназначенные для определения уробилиногена, необходимо защищать от действия света.
Оценка теста
Положительным результат считается при изменении цвета сенсорной зоны тест-полоски в течение первых 60 секунд. Если цвет меняется после 60 секунд - содержание уробилиногена в моче считается нормальным. В присутствии уробилиногеновых тел изначально белая или кремовая окраска зоны меняется на розовую или красную. Эта окраска визуально сравнивается с цветовой шкалой. Если цвет реагентной зоны оказывается промежуточным между двумя квадратами шкалы, то результат определяется по наиболее близкой по окраске цветной зоне шкалы.
Клинические аспекты
Осмоляльность является показателем осмотической концентрации и связана с числом растворенных частиц. Она определяется степенью диссоциации или наоборот ассоциации молекул, присутствующих в данной массе раствора. Единицей осмоляльности является миллимоль на килограмм раствора (ммоль/кг). Осмоляльность часто путают с осмолярностью, которая определяется как число частиц в данном объеме раствора (т.е. в ммоль/л). Осмолярность и осмолярность такого раствора как моча обычно совпадают и различить их расхождения в обычной биохимической лаборатории не представляется возможным. Осмоляльность мочи или других тканевых жидкостей может быть выражена через осмотическое давление. Если раствор отделить от растворителя полупроницаемой мембраной, то растворитель будет стремиться перейти в раствор. Гидростатическое давление, которое должно уравнять давление растворителя и будет соответствовать осмотическому давлению, определяемому осмоляльностью раствора. В случае клеточной мембраны осмотическое давление зависит от концентрации частиц, которые не проходят через мембрану ("эффективная" осмомоляльность или тоничность среды).
Одна из основных функций почек - экскреция растворимых веществ и их производных. Большинство веществ выводятся из организма именно через почки. Так как имеется почечный порог для большинства компонентов мочи, то основными растворенными в моче веществами являются хлористый натрий и мочевина. Количество экскретируемого хлористого натрия составляет от 5 до 25 грамм за 24 часа; количество мочевины за это же время составляет от 10 до 40 грамм. Количество солей в моче отражает их содержание в пище, количество мочевины - потребление белка.
Относительная плотность или удельный вес, которая определяется количеством растворенных веществ в моче, является одним из самых традиционных тестов, который входит в состав общего анализа мочи. Осмоляльноть является более строгим показателем, чем относительная плотность. Осмоляльность зависит от числа частиц, растворенных в растворе, тогда как относительная плотность зависит как от числа, так и от характера растворенных частиц. Осмоляльность и плотность мочи тесно связаны между собой, однако преимуществом использования единиц осмоляльности является возможность сравнения мочи с кровью, что предоставляет большие возможности в распознавании почечной активности. Одним из принципиальных преимуществ измерения осмоляльности, а не плотности мочи является то, что белок и глюкоза не так сильно влияют на осмоляльность, как на плотность (удельный вес). На увеличение в моче глюкозы, белка, лекарств или их метаболитов, маннитола или декстранов (в результате внутривенного введения) косвенно указывает нарушение линейной связи между относительной плотностью и осмоляльностью при значениях относительной плотности свыше 1,030 г/мл. В таблице № 1 представлено соотношение между осмоляльностью и относительной плотностью мочи.
Таблица № 1
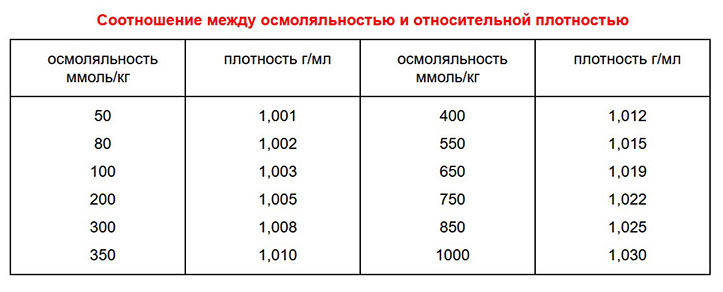
Измерение осмоляльности мочи и сыворотки позволяет определить концентрирующую способность почек. У здоровых людей осмоляльность может меняться от 50 до 1000 ммоль/кг, что соответствует колебанию относительной плотности от 1,001 до 1,030 г/мл. Нормальные почки здорового человека способны разводить и концентрировать мочу с минимальных значений 50-80 ммоль/кг, что соответствует относительной плотности 1,001-1,002 г/мл, до максимальных значений 1400 ммоль/л. Осмоляльность (или относительная плотность) наиболее высока в первой утренней порции мочи и составляет, как правило, более 700 ммоль/л (1,020 г/мл). Нормальный диапазон осмоляльности мочи составляет от 200 до 1000 ммоль/л (1,005-1,030 г/мл), но обычно осмоляльность мочи составляет 350-850 ммоль/л (относительная плотность 1,010-1,025 г/мл). Нормальный диапазон концентрирования мочи для пациентов при обычном потреблении воды и пищи от 550 до 850 ммоль/л (1,015-1,025 г/мл).
Функциональные исследования почек
Способность почек экскретировать разведенную или концентрированную мочу часто оценивается нагрузочными пробами. Проба с водной нагрузкой направлена на определение способности почек реагировать на ситуацию, при которой необходимо экскретировать увеличенное количество мочи. Проба с сухоедением показывает насколько почки способны реагировать на ограниченное потребление воды и какова их способность концентрировать мочу.
Проба на концентрирование
При исследовании пациент в течение 36 час находится на сухоедении и собирает каждые 4 часа мочу. Измеряют ее количество и относительную плотность. Через 18-24 часа от начала исследования моча достигает максимального уровня концентрирования:
- у здоровых людей - осмоляльность 950-1000 ммоль/кг (плотность 1,028-1,030г/мл), предполагается поражение почек без явной задержки осмоляльность 750 - 900 ммоль/кг (плотность 1,022-1,027 г/мл),
- компенсированная и декомпенсированная задержка – осмоляльность 550-700 ммоль/кг (плотность 1,015-1,021 г/мл),
- гипостенурия (снижение способности почек концентрировать мочу) - осмоляльность ниже 700 ммоль/кг (плотность ниже 1,015 г/мл),
- изостенурия - неспособность почек концентрировать и разводить мочу - осмоляльность в пределах 300 - 350 ммоль/кг (плотность 1,008-1,010 г/мл).
Противопоказания к пробе - манифестная почечная недостаточность, дегидратация, активная инфекция мочевыводящих путей.
Проба с разведением
Утром натощак в течение 15-45 минут пациент выпивает 1500 мл чая без сахара или воды, в дальнейшем жидкость не употребляется. До приема воды, после ее принятия и через 4 часа после окончания исследования измеряют массу тела. Во время исследования соблюдают постельный режим. Пробы мочи собираются каждый час в течение 4 часов и затем в течение всего дня, когда возникают позывы к мочеиспусканию:
- здоровый человек - за 4 часа выделяет 1200-1500 мл мочи. Максимальная получасовая порция мочи 300-400 мл выделяется в течение первых 2 часов с осмоляльностью мочи 50-100 ммоль/кг (плотность 1,001-1,003 г/мл). К вечеру осмоляльность повышается до 350-1000 ммоль/кг (плотность 1,010-1,030 г/мл).
- снижение способности почек разводить мочу встречается при заболеваниях почечной паренхимы, но оно, как правило, развивается при прогрессировании заболеваний почек.
Противопоказания - острый нефрит со склонностью к отекам, сердечная недостаточность, отеки различного происхождения, гипертония, ишемическая болезнь сердца.
Проба с разведением менее чувствительна, чем на концентрирование
Осмоляльность мочи зависит не только от количества потребляемой жидкости, но и от типа заболевания. Тесты на осмоляльность или относительную плотность мочи в сочетании с пробами на концентрирование-разведение выявляют снижение функции почек. Снижение концентрирующей способности наблюдается при тяжелом дефиците калия, гиперкальциемии, болезнях почечной паренхимы, острой почечной недостаточности и наследственной патологии почечных канальцев. Наиболее разведенная моча из-за снижения концентрирующей способности почек имеет место при сахарном диабете, при несахарном диабете (недостатке гормона вазопрессина), гиперальдостеронизме. Больным мочекаменной болезнью рекомендуется принимать большое количество воды для предупреждения дальнейшего камнеобразования. Поэтому определение осмоляльности дает информацию о возможных осложнениях в этой группе больных. Определение осмоляльности необходимо для интерпретации результатов других тестов. В частности, если моча разбавлена, то резко ускорен лизис в ней эритроцитов. Обнаружение белка в разбавленной моче указывает на значительно более выраженную протеинурию, чем в случае концентрированной мочи. Концентрация отдельной порции мочи сама по себе не может быть использована для дифференцировки нормальной реакции от патологической. Кроме концентрации мочи необходимо знать еще и состояние водного баланса и/или концентрацию натрия в плазме. Хорошие результаты при исследовании осмоляльности или плотности мочи могут быть достигнуты при тщательном сборе соответствующих проб.
Измерение осмоляльности или относительной плотности мочи предоставляет важную информацию, которая необходима при интерпретации других анализов. Моча с высокой осмоляльностью приводит к ингибированию реакции с участием глюкозооксидазы, которая используется для определения глюкозы. Моча с низкой осмоляльностью вызывает гемолиз эритроцитов.
Принцип теста
Индикаторная зона содержит восстанавливающую систему, которая реагирует на количество растворенных в моче веществ после смачивания поверхности. Продукты этой реакции взаимодействуют с хромогенной зоной переходом в темно-синий цвет.
Чувствительность и специфичность
На чувствительность теста в первую очередь влияет присутствие ингибиторов физиологической или медикаментозной природы. Ложные результаты могут наблюдаться в моче с большим содержанием аскорбиновой кислоты после приема витаминных препаратов или витаминизированных антибиотиков.
Оценка теста
Результаты теста оцениваются по изменению цвета реактивной сенсорной зоны. В зависимости от осмоляльности мочи ее исходный желтый цвет меняется на различной интенсивности темно-синий. Результаты считываются полуколичественно путем сравнения с цветной шкалой на пенале. Если цвет реагентной зоны оказывается промежуточным между двумя квадратами шкалы, то результат определяется по наиболее близкой цветной зоне шкалы.
Клинические аспекты
Лейкоциты - бесцветные мелкозернистые клетки круглой формы в 1,5 - 2,0 раза больше неизмененного эритроцита. В моче обычно содержатся нейтрофилы. При низкой осмоляльности и щелочной реакции (рН 8,0 - 9,0) лейкоциты увеличиваются в размерах, разбухают, в цитоплазме обнаруживается броуновское движение нейтрофильных гранул. При длительном нахождении в моче, содержащей бактерии, нейтрофилы разрушаются.
Эозинофилы отличаются от нейтрофилов содержанием в цитоплазме характерной зернистости сферической формы, желтого цвета, резко преломляющей свет.
Лимфоциты диагностируются в моче только в препаратах, окрашенных азур-эозином.
В норме в 1 мкл утренней порции мочи содержится до 40 лейкоцитов. При ориентировочном изучении осадка мочи у мужчин в норме обнаруживается 0-2 , у женщин до 4-6 лейкоцитов в поле зрения. Дифференциацию лейкоцитов в окрашенных препаратах мочи ("Мочевая лейкоцитарная формула") проводят микроскопией (окуляр 10Х, объектив 90Х) 200 лейкоцитов, выражая количество разных форм в процентах.
Пиурия (лейкоцитурия), является наиболее характерным симптомом инфекционно-воспалительного процесса в почках и мочевых путях. Для хронических и неинфекционных воспалений характерна лейкоцитурия более чем бактериурия, которая в этих случаях нехарактерна.
Лейкоцитурия чаще наблюдается у женщин, чем у мужчин, это связано с большим числом заболеваний мочевого тракта и высокой вероятностью загрязнения мочи лейкоцитами вагинального секрета.
Лейкоцитурия и бактериурия характерны для острого и хронического пиелонефрита. Особенно это важно при диагностике хронического пиелонефрита, который протекает часто без выраженных клинических признаков. Лейкоцитурия основной симптом воспалительных заболеваний мочевых путей (пиелит, цистит, уретрит). Она возможна при врожденных и приобретенных нарушениях оттока мочи, в том числе при структурных аномалиях и мочекаменной болезни.
Различные формы "безбактериальной" лейкоцитурии могут быть связаны с инфекцией мочевых путей, при которой использовалась антибактериальная терапия широкого спектра действия с лекарственными нефропатией, гломерулопатией и интоксикацией (аналгетики, седативные средства), с инфекциями, вызванными микроорганизмами и простейшими (трихомонады, гонококки, микоплазмы, вирусы или грибы). Неинфекционная лейкоцитурия может быть связана с опухолевым процессом, туберкулезом почек и мочевых путей.
Лимфоцитурия характерна для заболеваний почек иммунного генеза: хронический гломерулонефрит, волчаночный нефрит, поздняя стадия хронического лимфолейкоза.
Эозинофилы появляются в моче при хроническом пиелонефрите туберкулезного генеза, пиелонефрите, цистите уретрите аллергической этиологии.
Принцип теста
В настоящее время, у всех производителей тест-полосок (Bayer (Мультискикс), Roche (Комбур-Тест), Биосенсор АН (Уриполиан-XN), Macromed (Макромед), DFI (Сайбоу), Плива-Лахема (Иктофан, Пентафан), YD Diagnostic (Урискан), IND Diagnostic (IND), Macherey-Nagel (Меди-Тест), Dirui (Уристик), Analyticon Biotechnologies (Комби скрин) реакция основана на определении эстераз, находящихся в гранулоцитах. Эстеразы разлагают реагент, субструктура которого вступает в реакцию с солью диазония, что приводит к образованию окрашенного соединения сиреневой окраски.
Специфичность и чувствительность
ВНИМАНИЕ! Для проверки реакционной зоны нельзя использовать импортные контроли (типа БиоРад и др.). ОНИ НЕ РАБОТАЮТ на нашей системе. Обращайтесь к нам или в компанию "Медлакор".
Реакционная зона тест-полосок высокочувствительна к наличию лейкоцитов. Чувствительность составляет 10-15 лейкоцитов в микро литре. Изменение цвета реакционной зоны при значениях до 10 лейкоцитов/мкл трудно однозначно оценить, но, как правило, это изменение можно увидеть более чем через 1 минуту инкубации тест-полоски. Именно по этой реакционной зоне лимитируется скорость определения всех 11 параметров мочи таст-полосок, так как реакционную зону на лейкоциты необходимо сравнивать с цветовой шкалой через 2 минуты.
Влияние посторонних факторов
Наличие в моче бактерий, трихомонад и эритроцитов могут оказывать влияние на реакцию. Наличие формальдегида и лечение имифенемом, мерофенемом и клавулановой кислотой могут привести к ложноположительным результатам анализа. При выраженной окраски мочи (вследствие присутствия билирубина или нитрофуранов) возможно более интенсивное окрашивание реагентной зоны теста из-за наложения цветов. Возможно уменьшения интенсивности окраски реагентной зоны при наличии белка свыше 5,0 г/л или глюкозы свыше 112,0 ммоль/л, а также под действием цефалекисина и гентамицина при приеме высоких суточных доз.
Оценка теста
Положительным результат теста считается в том случае, если меняется цвет реакционной зоны. В присутствии лейкоцитов исходный кремовый (или сероватый, зависит от производителя) цвет переходит в разные оттенки и интенсивность сиреневого цвета. Интенсивность появляющейся окраски сравнивается с цветной шкалой на упаковке. Если цвет реагентной зоны оказывается промежуточным между двумя квадратами шкалы, то результат определяется по наиболее близкой по окраске цветной зоне шкалы или средним значением между цветовыми квадратами.


1988 г
Все материалы, представленные на данном сайте, носят исключительно информационный характер и не являются офертой